Eftervård
Du som är beslutsfattare i mödrahälsovården eller förlossningsvården bör se till att detta blir tydligt för alla patienter, oavsett till exempel förstaspråk, kulturell bakgrund eller funktionssätt.
Patienten har dessutom rätt till information om till exempel det förväntade vård- och behandlingsförloppet, väsentliga risker för komplikationer och planerad eftervård, enligt 3 kap. 1–2 och 2 b § patientlagen (2014:821). Enligt 2 kap. 6 § ska informationen anpassas till mottagarens ålder, mognad, erfarenhet, språkliga bakgrund och andra individuella förutsättningar.
Rekommendationer till mödrahälsovården och förlossningsvården
Så har vi prioriterat
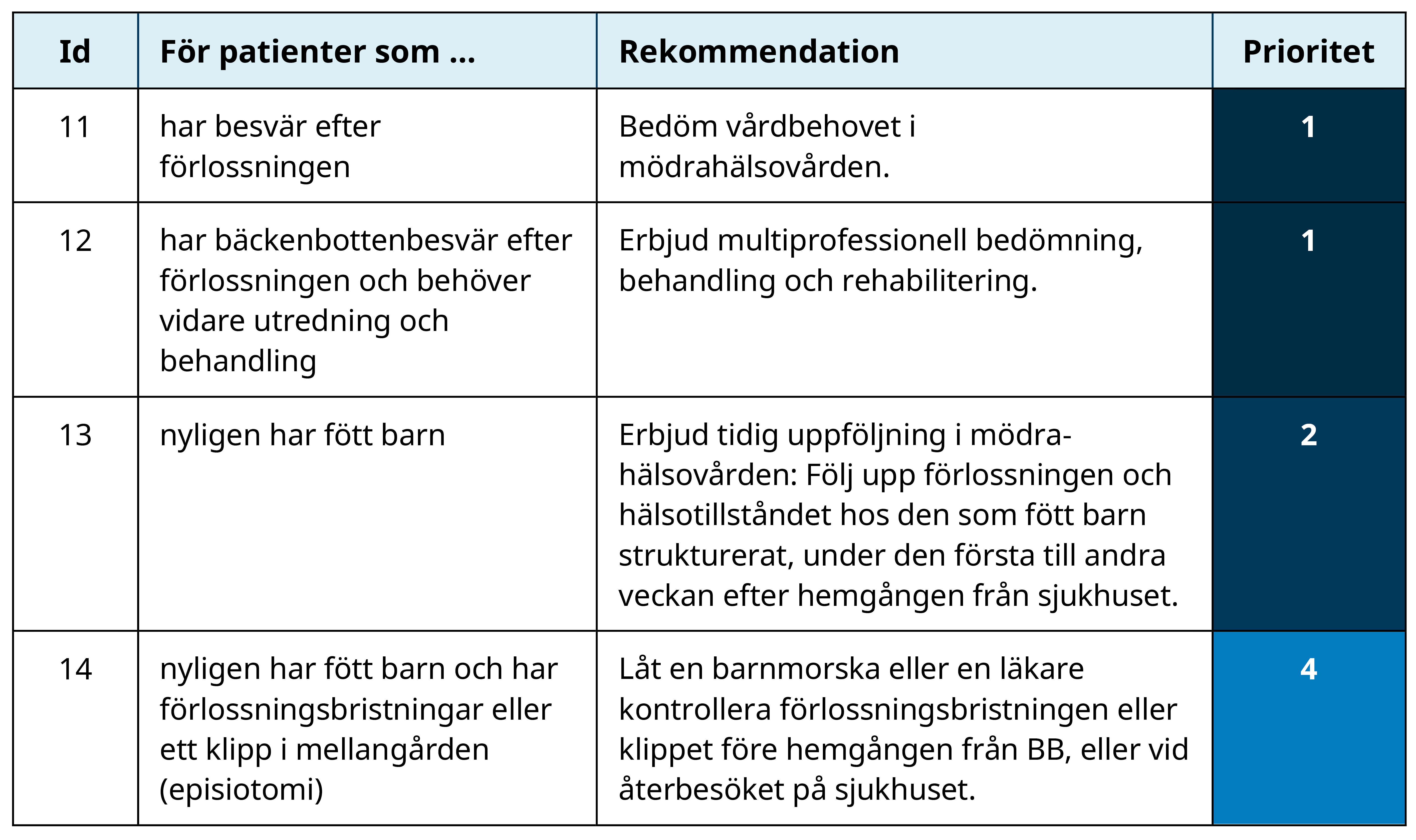
Bedömning av vårdbehovet i mödrahälsovården: Fysiska och psykiska besvär som inte fångas upp de första veckorna efter förlossningen kan förvärras och leda till otrygghet, lidande samt akuta och upprepade vårdkontakter. Det kan till exempel handla om ihållande problem efter en förlossningsbristning, urininkontinens, smärta efter kejsarsnitt, amningsproblem, ryggont, hemorrojder eller psykisk ohälsa.
Det är därför av högsta prioritet att patienterna enkelt kan få kontakt med mödrahälsovården för en bedömning av vårdbehovet (när det inte krävs akut vård). Denna tillgänglighet är mycket efterfrågad, och en del har mycket komplexa besvär. Kontakt med mödrahälsovården istället för sjukhusvården kan också förbättra kontinuiteten – många kan träffa samma barnmorska som de mött under graviditeten.
Tack vare bedömningen kan hälsoproblem identifieras tidigt, och patienterna kan få vård på rätt nivå. Barnmorskan kan remittera vidare till en lämplig vårdinstans vi behov.
Notera att vården ska vara lätt tillgänglig enligt 2 kap. 1 § patientlagen.
Multiprofessionellt arbetssätt vid bäckenbottenbesvär: De som har bäckenbottenbesvär efter förlossningen kan också behöva tillgång till multiprofessionell bedömning, behandling och rehabilitering, om läkningen och återhämtningen inte följer det normala förloppet. Även detta har högsta prioritet. Som beslutsfattare behöver du säkra tillgången till multiprofessionella team med fysioterapeuter, läkare och barnmorskor, och andra relevanta yrkesgrupper efter behov, till exempel uroterapeuter. Deras insatser kan förbättra patienternas bäckenbottenhälsa och öka livskvaliteten.
Insatserna bedöms göra stor nytta, och när de saknas riskerar patienterna stort och långdraget fysiskt och psykiskt lidande. För många kan det ta upp till ett år eller mer efter förlossningen att rehabilitera sin bäckenbotten, och den multiprofessionella expertisen bör finnas tillgänglig så länge det behövs.
Tidig uppföljning: Vidare är det högt prioriterat att erbjuda alla som fött barn tidig uppföljning i mödrahälsovården – se exempel på innehåll på sidan Utgå från Nationellt basprogram för graviditetsövervakning. Det finns ökad risk för hälsoproblem och känslomässiga utmaningar under tiden efter förlossningen, och strukturerad uppföljning ökar möjligheterna att fånga upp fysiska och psykiska besvär. Dessutom kan patienterna känna sig tryggare, och sannolikt kan man förebygga oplanerade vårdkontakter. Barnmorskan bör också erbjuda ytterligare uppföljning vid behov, eller remittera till den specialiserade vården.
Eftersom rekommendationen gäller alla gravida så ingår personer med lindriga hälsotillstånd, och därför har denna uppföljning något lägre prioritet än uppföljningen och behandlingen av dem som redan har utvecklat besvär.
Kontroll av förlossningsbristningar och klipp: Det är också relativt högt prioriterat att kontrollera alla förlossningsbristningar (grad 1–4) och klipp i mellangården före hemgången från BB, eller vid återbesöket på sjukhuset för dem som åkt hem tidigt. De som har fysiska komplikationer efter en bristning eller ett klipp bedöms ha måttliga till mycket svåra besvär, och kontrollen bidrar sannolikt till att komplikationerna upptäcks tidigt. Denna tidiga kontroll fångar dock inte upp alla komplikationer, eftersom komplikationer även kan uppstå senare. Därför har kontrollen något lägre prioritet än den tidiga uppföljningen i mödrahälsovården.
Så påverkas hälso- och sjukvården
Det behövs generellt mer resurser för flera av de rekommenderade insatserna. Din regions kostnadsökning beror på hur ni arbetar idag – jämför räkneexemplen i rutan.
Räkneexempel på nationell nivå
Räkna om utifrån förutsättningarna i din region.
Tidig uppföljning: Uppföljning i form av enbart ett telefonsamtal från en barnmorska kostar knappt 200 kronor per patient. För hela Sverige blir det omkring 26,4 miljoner kronor. Det motsvarar cirka 17 heltidsanställda barnmorskor, om varje telefonkontakt och journalföring tar 30 minuter och det sker omkring 113 000 förlossningar, som under 2021. Detta är en minimiuppföljning – planera för fler uppföljningstillfällen för dem som behöver det. Även digitalt möte, hembesök och besök på barnmorskemottagningen kan vara aktuellt.
Multiprofessionellt arbetssätt vid bäckenbottenbesvär: Bedömning, behandling och rehabilitering kan uppskattas kosta cirka 2 400 kronor per patient med bäckenbottenbesvär (besök hos specialistläkare och fysioterapeut). För hela Sverige blir det mellan 15,8 miljoner kronor och 18,4 miljoner kronor. Beräkningen bygger på att omkring 9 000–10 000 personer har bäckenbottenbesvär som behöver behandlas.
Kontroll av förlossningsbristningar och klipp: Kontrollen kan vara aktuell efter 82 procent av alla vaginala förlossningar, utifrån statistik om förlossningsbristningar. År 2021 skulle det motsvara 76 000 förlossningar. Kostnaden för hela Sverige blir då omkring 17,7 miljoner kronor. Beräkningen bygger enbart på antalet bristningar av grad 1–2, eftersom de flesta allvarligare bristningar (grad 3–4) redan kan antas kontrolleras idag. Men du behöver utgå från situationen i din region.
För en god kontinuitet kan den tidiga uppföljningen i mödrahälsovården med fördel utföras av den barnmorska som patienten har träffat under graviditeten. Barnmorskan kallar då till uppföljningen, men mödrahälsovården och sjukhusvården behöver samverka kring uppföljningen. Som beslutsfattare kan du behöva se över de organisatoriska förutsättningarna för detta.
Se också till att de som har besvär efter förlossningen enkelt kan kontakta mödrahälsovården under månaderna efter förlossningen, för att få en bedömning och vid behov en remiss till en annan vårdinstans.
Vidare kan du behöva förbättra förutsättningarna för ett multiprofessionellt arbetssätt vid bäckenbottenbesvär. Det behövs till exempel tydliga remitteringsvägar, och patienterna behöver veta vart de ska vända sig i första hand. Om ni saknar ett multiprofessionellt arbetssätt lokalt bör ni ta fram rutiner för remittering till ett multiprofessionellt team någon annanstans.
Så utvärderar vi vården
Socialstyrelsen har tagit fram fem indikatorer för området eftervård. Med dem följer vi upp
- förutsättningar för bedömning av vårdbehov efter förlossning i mödrahälsovården (indikator 5)
- tillgång till multiprofessionell bedömning, behandling och rehabilitering av bäckenbottenbesvär efter förlossning (indikator 6.1)
- patienter med bäckenbottenbesvär 18 månader efter förlossning (indikator 6.2)
- strukturerad tidig uppföljning i mödrahälsovården efter förlossning (indikator 7)
- besök på akutmottagning med anledning av besvär relaterade till förlossning och tiden efter (indikator 8).
Läs mer
- Rekommendationerna bygger på Socialstyrelsens kunskapsunderlag (publiceras inom kort).
- På sidorna Använd riktlinjerna som stöd i arbetet och Fokus på vissa insatser kan du läsa om hur rekommendationerna har tagits fram och prioriterats.
- På sidan Utgå från Nationellt basprogram för graviditetsövervakning ser du exempel på vad som ingår i den tidiga uppföljningen. I basprogrammet ingår även en senare uppföljning av förlossningen, efter 6–16 veckor.
- I bilagan Fördjupad konsekvensanalys (pdf) kan du läsa mer om hur hälso- och sjukvården påverkas av rekommendationerna.
- På sidan Vi följer upp och utvärderar finns mer information om indikatorerna.